Irma Suárez tiene 76 años. Vive en Las Palmas de Gran Canaria y es madre de tres hijas. Hace veinte años, cuando tenía 56, le diagnosticaron depresión y, desde entonces, ha convivido con la enfermedad que apareció «cuando era joven y, ahora, que soy más mayor, sigue conmigo». Desde el principio, asegura Suárez, el apoyo de su familia ha sido fundamental en el proceso. Tras un largo camino, asevera que lo principal para las personas que padecen depresión es «el amor de las personas que te rodean y, no solo para la depresión, sino para todas las enfermedades».
Fue, después de atravesar por una experiencia difícil, cuando a Suárez le diagnosticaron depresión. «A uno de mis nietos le detectaron leucemia y la situación me dejó mal», cuenta. Asimismo, explica que la Fundación Alejandro Da Silva, que era la encargada de trabajar con las personas menores del Hospital Materno Infantil, le ofreció ayuda: «Acepté la atención psicológica. Me veía mal y, aunque me mostraba valiente, sabía que necesitaba ayuda».
Tras un tiempo en terapia, Irma Suárez decidió buscar atención psiquiátrica porque sentía que «no levantaba cabeza. No me apetecía salir ni estar con la gente». Después de la visita al psiquiatra le detectaron, además de una depresión que ella misma categoriza como «profunda», ansiedad.
«El aumento de suicidios es un objeto de preocupación en la sociedad actual»
Lejos de ser un caso aislado, en España, según datos del Instituto Nacional de Estadística (INE), desde el 2012, los casos de suicidio en la franja de 60 a 70 años han incrementado un 56,74 %, de los 70 a 80, un 6,22 %; de 80 a 90, un 1,04 % y, en lo que respecta a mayores de 90 años, los casos de suicidio han aumentado un 98,33 %.
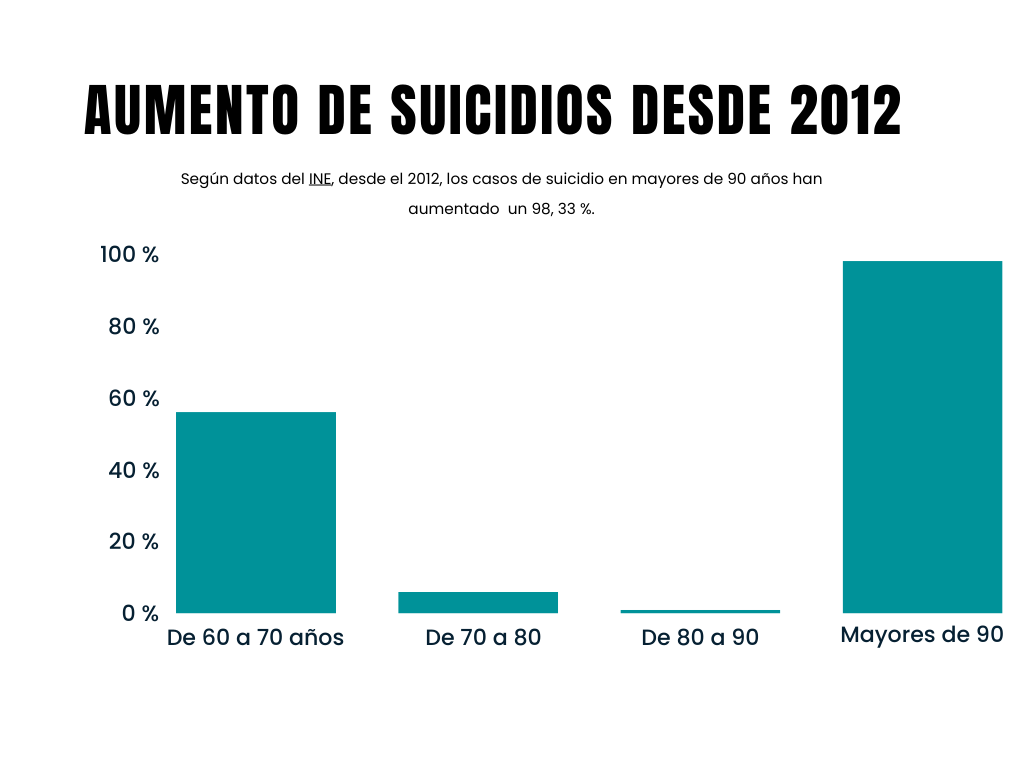
«La depresión en personas ancianas es una condición común y frecuente, pero subestimada e infradiagnosticada», afirma la psiquiatra Raquel Calles y agrega que «el aumento de suicidios en mayores es un objeto de preocupación en la sociedad actual».
Para Raquel Calles, los principales motivos que se esconden detrás del aumento de casos giran en torno a la soledad no deseada y el aislamiento social que «pueden llevar a sentimientos de desesperanza y desamparo». A lo anterior se añaden factores como, por ejemplo, la pérdida de seres queridos, amistades o cónyuges. «La falta de apoyo emocional y la disminución de la calidad de vida también influyen en este aumento», expone la experta. Destaca, además, que «la población envejece cada vez más y, por este motivo, los valores aumentan».
Una lucha constante
Un estudio de la Universidad Complutense de Madrid (UCM) señala que hasta un 47 % de las personas menores entre 12 y 17 años sufre síntomas de depresión y ansiedad tras la pandemia. Además, un 31,5 % tiene o ha tenido ideas suicidas. No obstante, la manera en la que se manifiestan trastornos como la depresión varía según la edad.
En lo que respecta a la tercera edad, «tiende a presentar síntomas físicos como dolores crónicos, fatiga y problemas de sueño, en lugar de los síntomas emocionales», expone Calles. Agrega que es común que las personas mayores pierdan interés en actividades que antes disfrutaban, disminuyan el apetito y oculten sus síntomas: «Suelen minimizar lo que les pasa porque, o bien no son conscientes, o no saben cómo explicarlo. También porque no quieren preocupar a sus familias».
La depresión es, para Irma Suárez, una carrera de fondo en la que hay que luchar: «A una persona joven con depresión le diría que no dejase de luchar. Que exprese lo que siente y que busque atención de especialistas. La ayuda no es mala, al contrario».
¿Invisible?
Aunque la salud mental en general, y la depresión en particular, han ganado visibilidad en los últimos años, para Raquel Calles «aún no recibe la atención que merece, dado los escasos recursos de especialistas y de espacios apropiados para la atención».
En España hay seis profesionales de la Psicología y diez de la Psiquiatría por cada cien mil habitantes, lo que dificulta una atención íntegra a la salud mental. «Generalmente, e incluso por parte de profesionales de la salud mental, se asume que la depresión es una parte normal del envejecimiento», explica la experta Calles. Todo ello desemboca en un «infradiagnóstico».
En palabras de la psiquiatra, las causas del infradiagnóstico en la depresión pueden ser relativas al paciente, a la persona experta y al sistema sanitario como, por ejemplo, «carencia de competencias, inseguridad a la hora de pautar tratamientos o no considerar la depresión como una enfermedad real».
Por otra parte, en base a lo anterior, para Calles, la clave está en recordar que la depresión en personas mayores es tratable y «merece recibir apoyo y atención para que, las personas que la sufren, puedan recuperarse».
Envejecimiento de la población y mejoras en el tratamiento
El envejecimiento de la población en la Unión Europea (UE) ha aumentado en los últimos años. Tal es el caso que, según las cifras de Eurostat, la edad media de la UE se ha incrementado dos años y medio. En lo que respecta a España, ha crecido un 4,3 %. En Europa, la edad media es de 44, 4 años, mientras que en España está fijada en 45, 1.

El cambio demográfico ha tenido «implicaciones importantes en la salud pública, en los sistemas de protección social, en el mercado de trabajo, en la economía y en las políticas», expone Raquel Calles.
El incremento de una población envejecida ha generado, según la experta, una «mayor conciencia» de la población en la atención de la salud mental, además de una «mejor capacitación en la ayuda psicológica para este colectivo».
Irma Suárez afirma que, con el paso de los años, ha notado una mejoría en el trato que recibe por parte de profesionales. «Ahora todo está más avanzado. Por desgracia, hay mucha gente con depresión. Es más común que antes y las personas especialistas están más familiarizadas», cuenta.
«Doy gracias a la vida por permitirme estar»
Tal y como explica la psiquiatra Raquel Calles, en las edades más avanzadas la salud mental «está determinada no solo por el entorno físico y social, sino también por el efecto acumulativo de experiencias o vivencias». A lo anterior se añaden los cambios en el cerebro relacionados con el envejecimiento que «predisponen, si cabe, la depresión».
Después de veinte años caminando al lado de la depresión, Irma cuenta que, a pesar del tiempo y de las dificultades, agradece el hecho de estar. De reaccionar ante la vida «con tratamiento, pero reacciono». No ha sido un camino fácil, relata, sin embargo «siempre doy las gracias a la vida por dejarme estar».






























